Физиотерапевтично лечение на гръбначната нестабилност
Болка в гърба
Обща медицинска информация за причината, диагнозата и лечението на болката в гърба можете да намерите на Болка в гърба.
Въведение
Болка в гърба са се превърнали в болест номер едно широко разпространение и важен генератор на разходи за здравната система и икономиката в Германия. Общите разходи за грижа за хронична болка в гърба са ок. 20 милиарда евро годишнокъдето по-голямата част от разходите са причинени от отпуск по болест.
Средните разходи на пациент са около 1200 евро, от които преките (медицински) разходи представляват 54%, а косвените разходи (причинени от отпуск по болест и производствени загуби) представляват 46% от общата сума. Болката в гърба причинява ок. 15 % от всички болнични / годишни отпуски и са причина за това 18% цялото ранно пенсиониране.
Около 60% от всички възрастни мъже и жени съобщават за болки в гърба (независимо от тежестта и продължителността) през последните 12 месеца и хронична болка в гърба (това означава болка в гърба, която продължава поне 3 месеца и по-дълго и се появява почти ежедневно) в рамките на една година около 20% от всички възрастни, въз основа на целия живот, който е около 30% от всички възрастни. Като цяло жените са по-засегнати по отношение на честотата и интензивността.
Докато болките в гърба бяха по-голям проблем за по-възрастните хора, засегнатите вече са по-млади и по-млади и необходимостта да имат терапевтични възможности под ръка, за да се избегне рецидив (повторение на симптомите) и хронифицирането се увеличава.
Най- основна цел Следователно при лечението на болки в гърба има не само временно подобрение на симптомите, а по-скоро поради склонността към рецидив и хронична болест дългосрочен терапевтичен успех и избягване на рецидиви.
Има много причини за развитието на болки в гърба, въпреки че не винаги е възможно да се определи ясна причина, въпреки най-модерните диагностични възможности. За развитието на болки в гърба и тенденцията да станат хронични, в допълнение към физическите фактори, има много съпътстващи обстоятелства като Натовареност, социална класа и познавателна оценка на болката депресивно настроение значително,
В следващата тема бих искал да се спра на Спинална нестабилност, причинена от слабост в локалната (дълбока) мускулна система като възможна причина за високи рецидиви.
Назначаване с гръб специалист?

Ще се радвам да ви посъветвам!
Кой съм аз?
Казвам се д-р. Никола Гумперт. Аз съм специалист по ортопедия и основател на .
Различни телевизионни програми и печатни медии редовно докладват за работата ми. По HR телевизия можеш да ме виждаш на всеки 6 седмици на живо в „Hallo Hessen“.
Но сега е посочено достатъчно ;-)
Гръбначният стълб е труден за лечение. От една страна той е изложен на големи механични натоварвания, от друга страна има голяма мобилност.
Следователно лечението на гръбначния стълб (например херния диск, фасетен синдром, форамен стеноза и др.) Изисква много опит.
Съсредоточавам се върху голямо разнообразие от заболявания на гръбначния стълб.
Целта на всяко лечение е лечение без операция.
Коя терапия постига най-добри резултати в дългосрочен план, може да се определи само след преглед на цялата информация (Преглед, рентген, ултразвук, ЯМР и др.) да бъдат оценени.
Можете да ме намерите в:
- - вашият ортопедичен хирург
14
Франкфурт на Майн
Директно към онлайн уговорката за срещи
За съжаление, в момента е възможно само да си уговорите среща с частни здравни застрахователи. Надявам се на вашето разбиране!
Допълнителна информация за себе си можете да намерите в Dr. Никола Гумперт
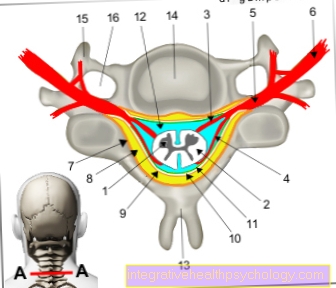
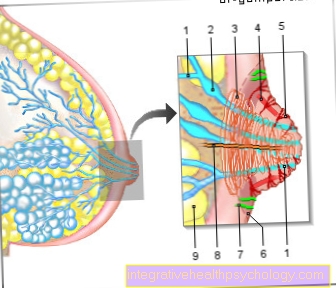
Фигура на гръбначния стълб
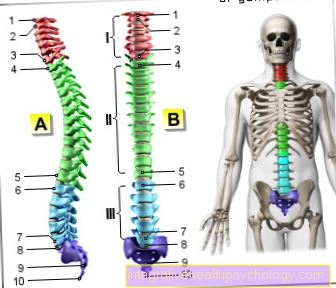
- Първи шиен прешлен (носител) -
атлас - Втори шиен прешлен (струг) -
ос - Седми шиен прешлен -
Прешлени изпъкнали - Първи гръден прешлен -
Vertebra thoracica I - Дванадесети гръден прешлен -
Vertebra thoracica XII - Първи лумбален прешлен -
Vertebra lumbalis I - Петият лумбален прешлен -
Vertebra lumbalis V - Лигамен кръстосан лигамент кинк -
нос - Sacrum - сакрум
- Опашка - Ос кокциги
I - шиен гръбначен стълб (червен)
II - гръден гръбнак (зелен)
III - лумбален гръбначен стълб (син)
Можете да намерите преглед на всички изображения на Dr-Gumpert на: медицински илюстрации
Стабилизираща система на гръбначния стълб
Стабилизиращата система на гръбначния стълб се състои от три части, които могат да гарантират оптимален контрол на движението на гръбначния стълб в поза и движение, когато са напълно функционални и в сътрудничество.
1-ва и 2-ра част: система за активно движение = мускули, състояща се от глобалната и локална мускулна система.
- Глобалната мускулна система се състои от дълги, по-повърхностни мускули, които имат главно движеща се функция. Вие сте в състояние да движите ставите на гръбначния стълб и крайниците бързо и с голяма сила и сте отговорни за контрола на баланса си. Мускулните влакна на глобалните мускули зависят от интензивното кръвообращение за тяхната работа и следователно бързо се уморяват при продължителна работа.
- Местната мускулна система се състои от малки мускули, разположени дълбоко и близо до ставите на гръбначния стълб, които имат предимно стабилизираща функция. Те са отговорни за изправената ни поза и работят с малко усилия, защото са в постоянна употреба през целия ден. Местните мускули гарантират, че малките гръбначни стави винаги остават в определено положение, дори при интензивно движение, падане или удар, те предотвратяват това Неизправностите (болезнени ограничения при движение, "запушвания") на гръбначния стълб и облекчаване на пасивната опорна система на гърба.
- Част: пасивна опорна система, състояща се от костеливите компоненти на гръбначния стълб, капсулата и лигаментния апарат, междупрешленните дискове и централната (частта от нервната система, разположена в черепния и гръбначния канал) и периферната (състояща се от черепни и гръбначни нерви) нервна система.
Повече информация можете да намерите тук: Лигаментите на гръбначния стълб
Сложните системи за контрол и управление в нашата нервна система гарантират, че и двете мускулни системи се активират в точното време и в правилния ред, когато са в стойка и движение. По този начин тялото ни е в състояние да не губи стабилност едновременно с оптимално изпълнение на последователностите на движението. Изпълнението на движение може да се планира предварително и да се адаптира след завършване на движението за по-нататъшно усъвършенстване.
Стабилност = контрол на движението
Само в оптимална функция и координация (Сътрудничество) движение и задържане на мускули, контрол чрез нервната система и непокътнатите пасивни структури безболезнено движение е възможно. В много проучвания може да се определи, че пациентите с болки в гърба с лош двигателен контрол (координация на всички участващи фактори) имат висока честота на рецидив.
Всяка силна остра болка в гърба, независимо от причината, херния диск или хлъзгащ прешлен, винаги водят до такава Отслабване на дълбоката мускулна система.
Тази система също винаги се нарушава след приключване на бременността. Следователно, тренировъчната програма за местните мускули определено се препоръчва на жени след раждане, независимо от съществуващите болки в гърба.
Спинална нестабилност
Симптоми на нестабилност:
- пациентът описва внезапна стрелкова болка в лумбалния или цервикалния гръбначен стълб при движение, напр. когато се огъва или обръща главата бързо
- усещането, че гърбът се пробива или главата не се поддържа от шията
- Болка и скованост след ставане от легнало положение или след дълги периоди на седене в колата и работата на бюрото
- Болка и скованост сутрин след ставане
- Болка след упорити дейности като носене на тежести за дълго време (например при пазаруване)
- често повтарящи се (повтарящи се) пристъпи на болка
Тези симптоми обаче могат да се появят и поради други причини. Те обаче дават на лекаря или физиотерапевта възможни съвети как да се насочи допълнителна диагностика в определени направления.
Клиничен преглед
- Когато излиза от изправено положение, пациентът не е в състояние да стане отново с прави крака, а трябва да огъне коленете си и да се подкрепи с ръце на бедрата си.
- терапевтът усеща дълбочината мускулатура директно върху гръбначния стълб в положение на склонност или дълбоките Корем на мускулите в легнало положение и тества способността за напрежение
- Намалена флексия в лумбалния гръбначен стълб и компенсаторна повишена подвижност в долния гръден гръбначен стълб
- Когато тества играта на движение на отделни прешлени, пациентът чувства болката, която е характерна за него, а терапевтът (вероятно и пациентът) чувства твърде много свобода на движение в сравнение с други прешлени;
- когато пациентът е на теста Задни мускули напрегната, болката отшумява
- трябва да се изключат други възможни причини за болка в гърба, тъй като механични дисфункции или структурни промени на гръбначния стълб (например херния диск, Вихър с плъзгане) възникват успоредно
- в MRI (метод за изобразяване) се вижда намалено напречно сечение на мускулите на местните мускули, това често остава дори и след като острата ситуация с болка отшумя.
- в електромиография могат да бъдат измерени намалени активности на дълбоките мускули
- По време на операции върху отворения гръбначен стълб (например операция на междупрешленния диск) в лумбалния или шийния отдел на гръбначния стълб, хирургът може да види намаленото напречно сечение на мускулите на дълбоките мускули
Цели на терапията
Предпоставка за започване на тренировката е елиминирането на придружаващи възможни причини за болка, като напр механична дисфункция.
Цели на къси разстояния
- Да се научим да активираме дълбоките мускули чрез тренировка за възприятие
- Подобряване на силовата издръжливост на дълбоките мускули
- Интеграция на двете (глобални и локални) мускулни системи, активност без загуба на стабилност
- Автоматично прехвърляне на правилната мускулна активност в ежедневни ситуации
Дългосрочни цели
- Подобряване стабилността на гръбначния стълб и намаляване на гърба, шията или главоболието, причинено от нестабилност във връзка с продължителността и интензивността на болката
- Намаляване на честотата на рецидивите и предотвратяване на хронифицирането
Това е труден и абсолютен път за пациента да постигне последните две цели на терапията съгласие (Мотивация и сътрудничество). 3 месеца интензивно ежедневие Практикувам се изисква да имат подобрена основна стабилност и дълготрайност Намаляване на болката след това, в повечето случаи учебните единици могат да бъдат намалени. Въпреки това, след първоначалното обучение, много индивидуални упражнения могат да се изпълняват в легнало, странично или четириножно положение в изправена поза, като седене или стоене. Следователно, упражненията могат да се интегрират много добре в ежедневието.
За да се улесни пациентът да подобри моторния контрол, сложни упражнения се преподават в отделни стъпки и след като се научат на индивидуално напрежение (може да отнеме до 4-6 седмици), 2 комбинирани упражнения (шийни флексори / разширители, раменете / корема, гърба и др. тазово дъно) или може да се слее в общо напрежение на тялото, което значително намалява ежедневното време за упражнения.
Ако пациентът е в състояние да поддържа правилно основното напрежение на тялото, се добавят допълнителни последователности на движение (активност на глобалната мускулатура).
В последната стъпка научените последователности за напрежение и движение се интегрират в ежедневието с цел автоматизация. Ежедневните ситуации, които причиняват трудности на пациента, за предпочитане са обучени.
Важна ЗАБЕЛЕЖКА
Обучението не трябва да причинява типичната болка на пациента.
От страна на физиотерапевта се изискват добра методика и способност за ясно предаване на упражненията за възприятие. Особено в началото на обучението терапевтът трябва да окаже голяма подкрепа чрез лесни за употреба инструкции за упражнения и тактилна помощ и обратна връзка чрез ръцете си.
Физиотерапевтът може да използва устройство за биофидбек, манометър за мускулно напрежение или ултразвуково устройство като допълнителен контрол и обратна връзка за пациента.